Spis treści
- Cykl miesiączkowy, a hormony płciowe
- Trzy fazy cyklu menstruacyjnego: fazę folikularna, owulacyjna i lutealna.
- Jakie są objawy zaburzeń hormonalnych?
- Od czego zacząć diagnostykę zaburzeń hormonalnych?
- Diagnostyka hormonów płciowych, czyli w którym dniu cyklu je zbadać?
- Estradiol i progesteron
- Prolaktyna
- Androstendion, testosteron, dihydrotestosteron (DHT), DHEA, DHEAS
- Globulina wiążąca hormony płciowe (SHGB)
- Hormon luteinizujący (LH) I hormon folikulotropowy (FSH)
- Hormon antymüllerowski (AMH)
- Zaburzenia owulacji oraz problem z zajściem w ciążę – co szczególnie warto zbadać?
- Jak przygotować się do badań?
Dbaj o swoje hormony. Jak je badać, aby wyniki były wiarygodne?
Dobre określenie stężeń hormonów płciowych, to temat, który wciąż budzi wiele kontrowersji. Postanowiłyśmy zebrać najważniejsze informacje w tym artykule i dać Ci wskazówki, jak przygotować się do badań hormonów.
Kwestie omawiane w tym artykule często bywają pomijane, a mogą przynieść kluczowe rezultaty przy odpowiednim zaadresowaniu problemu hormonalnego. Chcemy również wskazać Ci na co zwrócić uwagę, zwłaszcza w praktyce, gdy masz problem z zajściem w ciążę, bądź zmagasz się z nieregularnymi cyklami miesiączkowymi lub zauważasz u siebie inne zaburzenia, mogące świadczyć o tym, że Twój układ hormonalny nie pracuje tak jak powinien.
Hormony to organiczne związki chemiczne, które powstają głównie w wyspecjalizowanych komórkach gruczołów i narządów układu dokrewnego, jak na przykład tarczyca, nadnercza, czy jajniki. Wpływają na działanie i regulację praktycznie w każdym narządzie naszego organizmu, spełniając swoje zadania w określonych tkankach lub komórkach.
Z tego względu hormony są nam niezbędne do życia i do tego byśmy prawidłowo funkcjonowali. W swojej pracy gabinetowej jako dietetyczki bardzo często spotykamy się z kobietami, które borykają się z zaburzeniami hormonalnymi i związanymi z tym symptomami, które utrudniają im normalne funkcjonowanie.
Zgłaszają się do nas nie tylko kobiety, ale również pary, które już od dłuższego czasu starają się o dziecko, próbując wielu, różnych rozwiązań, nieprzynoszących oczekiwanych efektów. Biorąc pod uwagę feedback jaki otrzymujemy od tych osób, kliniki zajmujące się płodnością oraz specjaliści od zaburzeń hormonalnych nie zawsze zlecają wykonanie pełnego pakietu badań hormonalnych Jeśli jednak możemy pozwolić sobie na szerszą analizę i szukać przyczyn problemu nie zaszkodzi mieć więcej informacji.
Cykl miesiączkowy, a hormony płciowe
Zanim jednak przejdziemy do diagnostyki zaburzeń hormonalnych, musisz wiedzieć na czym właściwie polega cykl miesiączkowy i jak powinien prawidłowo przebiegać. To podstawowa wiedza, między innymi do tego, byś mogła zrozumieć dlaczego hormony zaleca się badać w określonych dniach cyklu.
Cykl menstruacyjny to powtarzające się regularnie zmiany w organizmie kobiety, podczas których odpowiednie stężenia hormonów regulują pracę osi podwzgórze-przysadka-jajnik. Jego fizjologicznym zadaniem jest to, by kobieta została zapłodniona, ponieważ określone stężenia hormonów przygotowują macicę, jajeczko i ciałko żółte, by przyjąć zarodek i pomóc mu się zagnieździć w błonie śluzowej macicy zwanej endometrium. Powszechnie uważa się, że podręcznikowy i fizjologiczny cykl miesiączkowy powinien trwać około 28 dni. Jednak w praktyce spotyka się kobiety, których cykle trwają średnio 24-30 dni. Więc gdy cykl odbiega od normy o 2-3 dni, to również uznaje się to za normę.
Jeżeli cykl miesiączkowy jest regularny, nie występują objawy zespołu napięcia przedmiesiączkowego (PMS) lub przedmiesiączkowych zaburzeń dysforycznych (PMDD) oraz nie ma symptomów wskazujących na zaburzenia hormonalne, a cykl u kobiety trwa regularnie 21 lub nawet 35 dni, to wtedy również można uznać to za prawidłowy przebieg cyklu miesiączkowego. Dlatego najważniejsza jest indywidualna obserwacja swojego organizmu.
Trzy fazy cyklu menstruacyjnego: faza folikularna, owulacyjna i lutealna.
Faza folikularna rozpoczyna się krwawieniem miesiączkowym, dlatego za pierwszy dzień cyklu uznaje się początek miesiączki. Krwawienie ma na celu pozbycie się z macicy nabłonka endometrium, które musi zostać wydalone z organizmu po to, by w następnym cyklu mogło ulec odbudowie i przygotować się do zagnieżdżenia w nim zarodka. W tej fazie następuje zwiększenie stężenia hormonu luteinizującego (LH) oraz hormonu folikulotropowego (FSH), które należą do hormonów gonadotropowych i są wydzielane przez przysadkę mózgową. Przysadka wydziela pulsacyjnie gonadoliberynę (GnRH), czyli hormon uwalniający gonadotropinę, a w odpowiedzi na to zachodzi wydzielanie LH i FSH. Celem hormonu luteinizującego i folikulotropowego jest pobudzenie jajników do pracy, które w odpowiedzi zaczynają wydzielać między innymi estrogeny i progesteron.
Estrogeny razem z FSH poprzez wpływ na jajniki, umożliwiają dojrzewanie pęcherzyków Graffa. W każdym cyklu kobieta wytwarza ich około 20, ale tylko jeden z nich staje się dominujący i osiąga dojrzałość. Często pacjentki, które mają plamienia i chcą oznaczyć stężenia hormonów płciowych w badaniach laboratoryjnych, gdzie zaleca się, by oznaczać je w określone dni cyklu, pytają nas, czy czas rozpoczęcia cyklu miesiączkowego należy badać od momentu plamienia. Otóż nie, ponieważ plamienie nie jest właściwą miesiączką i nie rozpoczyna cyklu miesiączkowego kobiety! Występowanie SAMEGO plamienia (bez krwawienia) jest najczęściej przyczyną zaburzeń hormonalnych i zazwyczaj wynika z niedoboru progesteronu, dlatego zawsze wymaga dokładnej diagnostyki.
Zapamiętaj więc, że dopiero pierwszy dzień krwawienia oznacza rozpoczęcie cyklu. Standardowo miesiączka powinna trwać około 5-7 dni, choć zdarzają się sytuacje, gdy trwa 3 dni i kiedy nie ma żadnych niepokojących symptomów, to również może być to normą. Krwawienie miesiączkowe jednak nie powinno być zbyt obfite. Uważa się, że w ciągu najbardziej nasilonego okresu krwawienia, czyli w pierwszych dniach miesiączki, kobieta powinna zużyć około 10-15 sztuk małych tamponów (jeśli używa tamponów, my najbardziej preferujemy kubeczki menstruacyjne), co odpowiada mniej więcej objętości 1-3 łyżek krwi. Zbyt obfite krwawienie może świadczyć o występowaniu zaburzeń hormonalnych, na przykład na skutek hiperprolaktynemii, czyli zbyt wysokiego stężenia prolaktyny.
Faza folikularna jest estrogenozależna, co oznacza, że obserwuje się w niej znaczną przewagę estrogenów, które są niezbędne do prawidłowego złuszczania się endometrium. Estrogeny to de facto grupa trzech hormonów płciowych: estradiol, estron i estriol, gdzie każdy z nich cechuje się nieco innymi właściwościami.
Warto dodać jako ciekawostkę, że w polskich laboratoriach możemy zbadać tylko estradiol, natomiast za granicą, na przykład w USA istnieje już możliwość oznaczenia estronu i estriolu. Estrogeny są dla kobiet niezwykle ważnymi hormonami, a ich zwiększone wydzielanie w pierwszej fazie cyklu ma swoje określone, bardzo ważne zadanie. W momencie, gdy wydzielone z przysadki mózgowej FSH silnie pobudza działanie jajników do wytwarzania większej ilości estrogenów, to w efekcie jego stężenie maleje i dzięki temu może zwiększyć się stężenie LH, które promuje właściwy przebieg owulacji, pękanie pęcherzyka oraz uwalnianie komórki jajowej, a co za tym idzie później – wpływa na lepszy przebieg kolejnej fazy cyklu miesiączkowego. Ponadto estrogeny pobudzają endometrium do wzrostu.
Około 8-9 dnia cyklu błona śluzowa macicy, która została złuszczona i wydalona podczas krwawienia miesiączkowego, ponownie zaczyna wzrastać, co ma za zadanie wspomóc zagnieżdżenie zapłodnionego zarodka. Dlatego stężenie estrogenów musi być w równowadze. Wtedy odpowiadają one za dobrą jakość naszej skóry, włosów, paznokci oraz prawidłową budowę kości. Kiedy cykl przebiega prawidłowo, to estrogeny są odpowiedzialne właśnie za to byśmy miały lepszą wrażliwość insulinową, dobry nastrój oraz więcej energii w ciągu dnia i tak zwanego „powera” do działania.
Obserwuje się to zwłaszcza około 7-14 dnia cyklu i w trakcie owulacji. Wtedy zazwyczaj najlepiej się czujemy, wyglądamy i mamy najmniejszą retencję wody w organizmie. Natomiast nawet zdrowa kobieta, której gospodarka hormonalna jest w równowadze, może w pierwszej fazie cyklu odczuwać delikatne wahania hormonów, co często objawia się pogorszeniem cery, obniżonym nastrojem, nadmierną drażliwością lub zwiększonym zatrzymywaniem wody w organizmie, ponieważ komórki dostosowują się do „nowych” stężeń hormonów.
Dlatego też w pierwszym dniu krwawienia miesiączkowego normalne jest to, że możesz czuć się gorzej i mieć nieco mniej energii. Natomiast ważne jest to, że miesiączka to stan fizjologiczny i nie powinna wiązać się ze znacznym pogorszeniem Twojego samopoczucia. Konieczność przyjmowania silnych leków przeciwbólowych w trakcie miesiączki lub branie wolnego z pracy, czy szkoły i niemożność normalnego funkcjonowania wynikające z silnego bólu brzucha, głowy, czy pleców powinno zaświecić lampkę w Twojej głowie, że coś jest nie tak.
Faza owulacyjna rozpoczyna się około 13-14 dnia cyklu miesiączkowego (przy cyklach 28 dniowych), co jest jednak bardzo umowne, ponieważ u każdej kobiety owulacja może występować w innym dniu – wcześniej lub później. Jest to zależne od wielu czynników, na przykład fizjologii kobiety, długości jej cyklu, rytmu dobowego lub czynników stresowych, które mogą wpłynąć na przesunięcie jej w czasie. Podczas owulacji obserwuje się najwyższe stężenia wszystkich hormonów płciowych. Szczególnie charakterystyczny jest wzrost stężenia LH, które odpowiada za wywołanie owulacji. W fazie owulacyjnej pęcherzyk Graafa osiąga już prawie całkowitą dojrzałość, dzięki czemu może dojść do uwolnienia z niego komórki jajowej, która następnie jest wychwytywana przez jajowód, gdzie dojrzewa i czeka na zapłodnienie. Owulacja, czyli czas kiedy kobieta może zajść w ciążę, to według fizjologii tak naprawdę tylko jeden dzień, natomiast zakłada się, że „okienko płodności” rozpoczyna się już na około 5 dni przed owulacją ze względu na czas życia plemników w organizmie kobiety, w którym mogą przetrwać średnio 5 dni.
Ze względu na dużą rozbieżność długości cykli menstruacyjnych u każdej kobiety, aby dokładniej określić czas występowania owulacji, najlepiej jest odjąć od pierwszego dnia krwawienia miesiączkowego średnio 14-16 dni. A to dlatego, że długość fazy folikularnej w odróżnieniu od fazy lutealnej nie zawsze jest stała i może podlegać pewnym wahaniom, na które może mieć wpływ na przykład zmiana diety, czy narażenie na czynniki stresowe. W związku z tym sugerowanie się, że owulacja powinna występować w 13-14 dniu cyklu może okazać się mylące. Ponadto bardzo ważna jest obserwacja swojego organizmu – śluzu z pochwy oraz temperatury ciała, co zresztą bardzo często polecamy naszym pacjentkom.
A jak to się ma do owulacji? Otóż charakterystyczny dla dni płodnych jest wzrost temperatury ciała, mniej więcej o 0,5o C oraz zmiana konsystencji śluzu, który podczas owulacji przypomina surowe białko jaja kurzego. Temperaturę ciała zaleca się badać w takich samych warunkach każdego dnia, czyli zawsze o tej samej godzinie, rano, na czczo i najlepiej jeszcze przed wstaniem z łóżka, więc dobrym pomysłem jest trzymanie termometru w szufladzie szafki nocnej. Ponadto pomiar należy wykonywać zawsze z tego samego miejsca. Można go przeprowadzać na przykład doustnie lub dopochwowo. W aptece oraz drogeriach można kupić specjalne testy owulacyjne, które wykrywają stężenie LH i pozwalają określić dni płodne u kobiety, jednak mogą być one obarczone dużym ryzykiem błędu, dlatego bardziej skłaniamy się ku metodom naturalnej oceny występowania owulacji i prowadzenia swojego kalendarzyka. Możesz również udać się do lekarza ginekologa na badanie USG, najlepiej już po spodziewanej owulacji, aby lekarz mógł stwierdzić czy jej przebieg był prawidłowy.
Faza lutealna to okres, kiedy stężenia hormonów płciowych ulegają zmniejszeniu i progesteron zaczyna dominować nad estrogenami. A to dlatego, że hormon luteinizujący (LH) oraz hormon folikulotropowy (FSH) wspomagają przekształcenie pozostałych resztek pęcherzyka Graafa w ciałko żółte, które produkuje progesteron. Zadaniem tego hormonu jest przygotowanie błony śluzowej macicy na zagnieżdżenie zarodka i tym samym zakończenie menstruacji. Jednak, gdy podczas owulacji nie doszło do zapłodnienia i tym samym do zagnieżdżenia zarodka, to stężenie LH i FSH spada, co prowadzi do zanikania ciałka żółtego i tym samym zmniejszenia stężenia progesteronu. Jego zmniejszone wydzielanie sprawia, że mniej więcej po 28 dniach (w zależności od długości cyklu kobiety) ponownie pojawia się krwawienie miesiączkowe, rozpoczynając w ten sposób nowy cykl menstruacyjny. W ostatnich dniach fazy lutealnej, hormony dochodzą do bardzo niskich stężeń, dlatego tuż przed pojawieniem się miesiączki możesz być bardziej złośliwa, nerwowa, czy sfrustrowana i jest to zupełnie normalna reakcja organizmu na zachodzące w nim zmiany.
| PODSUMOWANIE
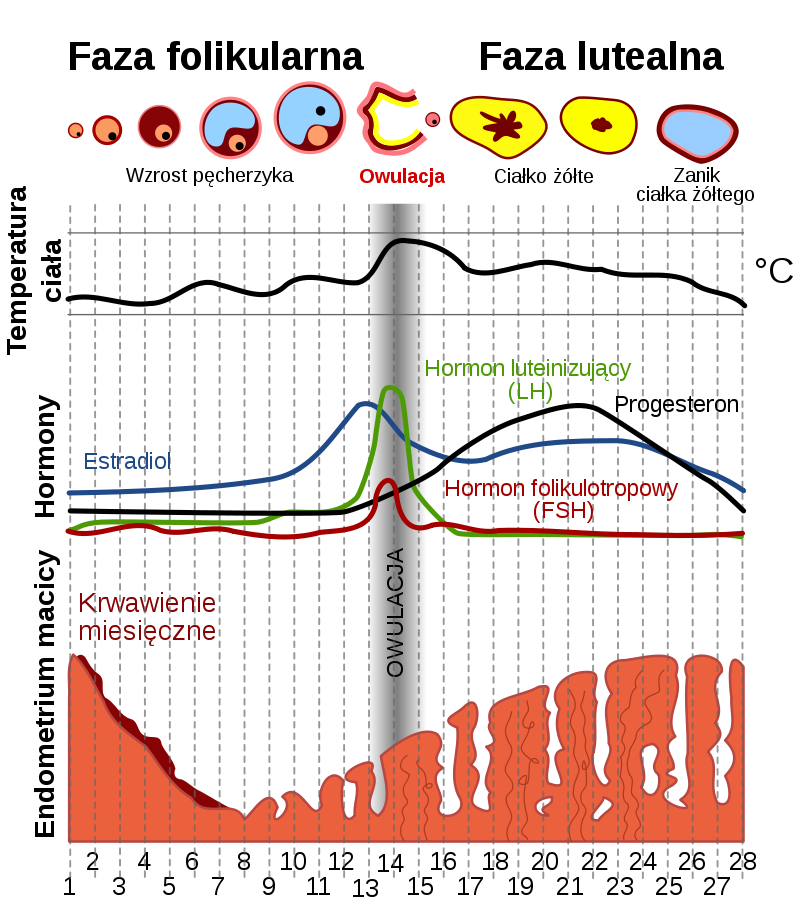
Na poniższym schemacie możesz zobaczyć jak zmieniają się stężenia hormonów płciowych w zależności od fazy cyklu miesiączkowego. |
Źródło grafiki: https://upload.wikimedia.org/wikipedia/commons/thumb/1/10/MenstrualCycle_pl.svg/800px-MenstrualCycle_pl.svg.png
Jakie są objawy zaburzeń hormonalnych?
Skoro już wiesz na czym polega i jak przebiega prawidłowy cykl miesiączkowy, to pora przejść do objawów, które mogą wskazywać na jego zaburzenia. Jednym z symptomów, który może świadczyć o występowaniu zaburzeń hormonalnych są między innymi huśtawki nastroju, charakteryzujące się nierównowagą psychiczną oraz nasilonym odczuwaniem zespołu napięcia przedmiesiączkowego, tak zwanego PMS. Na zaburzenia hormonalne mogą wskazywać także nieregularne miesiączki, które są trudne do określenia w czasie oraz jak już wcześniej wspomniałyśmy, bolesne i obfite krwawienia miesiączkowe. Ponadto częstym objawem jest obniżone libido, wypadanie włosów lub ich nadmierna suchość, zmiany skórne, a zwłaszcza trądzik. Kobiety zmagające się z zaburzeniami hormonalnymi mogą również obserwować u siebie hirsutyzm, czyli nadmierne owłosienie, występujące w miejscach charakterystycznych dla mężczyzn, na przykład w okolicach brody, klatki piersiowej (sutków) lub pleców. Mogą występować także zaburzenia owulacji, które prowadzą do problemów z zajściem w ciążę oraz inne symptomy, takie jak wahania masy ciała, senność, czy problemy z energią w ciągu dnia. Występowanie któregoś z wyżej wymienionych objawów może w znacznym stopniu wskazywać, że równowaga hormonalna nie funkcjonuje prawidłowo i wskazywać na konieczność wykonania odpowiedniej diagnostyki.
Od czego zacząć diagnostykę zaburzeń hormonalnych?
Nasz układ hormonalny nie tyle musi mieścić się w normie, co musi być między sobą w równowadze oraz w odpowiednich proporcjach, ponieważ każdy hormon wpływa na pozostałe. Tak się dzieje między innymi w przypadku zaburzonej pracy tarczycy. Jej niedoczynność promuje wyższe stężenia prolaktyny, a to przekłada się na zahamowanie owulacji poprzez nieodpowiednią ilość wytwarzanego ciałka żółtego. To z kolei prowadzi do wydzielania niedostatecznej ilości progesteronu. Jak widzisz koło z problemami samo się nakręca powodując zaburzenia cyklu miesiączkowego, niepłodność oraz pogorszenie samopoczucia. Dlatego pierwszym filarem w diagnostyce zaburzeń hormonalnych powinna być ocena pracy tarczycy. Kiedy Twoim celem jest wspieranie płodności oraz przywrócenie regularności cykli miesiączkowych i równowagi hormonalnej, to zbadaj przynajmniej stężenie hormonu tyreotropowego, czyli TSH. Natomiast, gdy możesz sobie pozwolić na szerszą diagnostykę, to warto ją poszerzyć przynajmniej o tak zwaną trójkę tarczycową, na którą składa się stężenie TSH, FT3 i FT4. Przy podejrzeniu choroby tarczycy o podłożu autoimmunologicznym warto wykonać dodatkowo przeciwciała anty-TPO i anty-TG oraz USG tarczycy. Dlatego najkrótszą drogą wydaje się zrobienie od razu całego panelu badań tarczycowych za jednym razem. Lekarze zlecają zwykle wykonanie głównie TSH oraz FT4, jednak mając wiedzę na temat tego jak funkcjonuje tarczyca i jakie ma korelacje z pozostałymi hormonami, warto zainwestować, nawet z własnej kieszeni na oznaczenie pozostałych parametrów. Mając pogląd na wyniki tarczycy warto wiedzieć jak je prawidłowo odczytywać.
U kobiet za optymalne uznaje się TSH mieszczące się w zakresie od 0,340 do 2,5 uIU/ml. Zwłaszcza w przypadku starań o ciążę lub już w trakcie ciąży, warto utrzymywać je poniżej 2,5 uIU/ml. Natomiast za najbardziej optymalne i najbezpieczniejsze stężenia TSH, uznaje się zakres od 1 do 1,5 uIU/ml. W sytuacji, gdy TSH jest poniżej lub powyżej tych granic, należy poszerzyć diagnostykę pracy tarczycy. Warto jednak mieć na uwadze, że im człowiek jest starszy, tym stężenie TSH może być wyższe. O ile zakres wartości referencyjnych hormonu tyreotropowego w laboratoriach medycznych jest niezmienny, to dla wolnych hormonów (FT3 i FT4) należy znać wartości odniesienia ze swojego laboratorium, ponieważ mogą się one znacznie różnić w zależności od jednostek i oznaczeń. Często stosowaną metodą jest procentowe wyliczanie hormonów, co pozwala lepiej poznać obraz tarczycy. Można to zrobić, korzystając z kalkulatora, który znajdziesz wpisując w wyszukiwarkę Internetową „kalkulator tarczycy”. Za optimum uznaje się 50-90% normy laboratoryjnej wolnych hormonów. Dodatkowo warto wykonać USG, które pozwala między innymi określić wielkość tarczycy. W przypadku kobiet za prawidłową objętość uznaje się 14-18 ml. USG pozwala również sprawdzić, czy w tarczycy nie występują guzki, zmiany zapalne lub inne zaburzenia echogeniczności jej struktury. Jest to bardzo istotne, ponieważ odpowiednia praca tarczycy dla naszych hormonów płciowych jest niezwykle istotna.
Diagnostyka hormonów płciowych, czyli w którym dniu cyklu je zbadać?
Kobiety zgłaszające się do naszej poradni często pytają, czy zawsze należy badać wszystkie hormony płciowe. I oczywiście nie jest to konieczne, aczkolwiek my zazwyczaj rekomendujemy, by wykonać cały panel hormonalny, bo to daje nam najlepszy obraz tego jak pracuje chociażby przysadka, czy jajniki osoby, którą konsultujemy. Natomiast najważniejsze jest indywidualne podejście do tematu.
Dla przykładu, kobieta której stężenia progesteronu i estrogenów są w normie, raczej nie będzie musiała poszerzać diagnostyki o hormony przysadkowe, bo to sygnał, że jej przysadka z dużą dozą prawdopodobieństwa pracuje prawidłowo. Natomiast zawsze najlepiej skonsultować to z odpowiednim specjalistą, który pokieruje Cię w sprawie dalszej diagnostyki. Ponadto zawsze powinna być to Twoja indywidualna decyzja, dostosowana w zależności od stanu Twojego zdrowia oraz od Twoich zasobów finansowych, ponieważ zdajemy sobie sprawę, że koszt wykonania wszystkich badań jest dość spory.
Drugie najczęstsze pytanie jakie pada od zgłaszających się do nas kobiet w kwestii diagnostyki hormonów płciowych, dotyczy tego, w którym dniu cyklu badać określone hormony. Jednak zanim przejdziemy do wytycznych, które obowiązują w tym temacie, pamiętaj, że tak naprawdę stężenia danych hormonów można oznaczyć w dowolnym dniu cyklu, bo to zależy głównie od tego, co chcesz sprawdzić. Jeżeli Twoim głównym celem jest ocena przebiegu owulacji, to powinnaś wykonać badania mniej więcej w połowie cyklu. Natomiast jeżeli chcesz ocenić stężenie progesteronu, to warto wykonać wyniki pod koniec cyklu, a w przypadku estrogenów, na początku. Dlatego nie zawsze jest konieczne, by badać hormony płciowe według sztywnych zasad, więc jeżeli Twój ginekolog zlecił ich wykonanie w innych dniach cyklu, to nie znaczy, że brakuje mu wiedzy, tylko widocznie ma w tym jakiś określony cel. Ponadto dość częstą praktyką lekarzy jest zlecanie wykonywania badań hormonalnych w obydwu fazach cyklu, ponieważ w każdej z nich jajniki trochę inaczej pracują, co pozwala mieć lepszy pogląd na to jak funkcjonują. Natomiast kiedy wykonasz wyniki nie patrząc na fazy cyklu menstruacyjnego i będą one mocno poniżej lub powyżej granic norm, to wysoce prawdopodobne jest to, że coś jest z nimi nie tak. Najważniejsze jest, żeby wiedzieć w jakim dniu/jakiej fazie cyklu były wykonywane badania. Zawsze sobie to wynotuj.
ESTRADIOL I PROGESTERON
Jednymi z najczęściej zlecanych badań hormonów płciowych jest oznaczenie stężenia estradiolu i progesteronu. Estradiol zaleca się badać między 2, a 5 dniem cyklu miesiączkowego, czyli w fazie folikularnej, ponieważ jak już wcześniej wspomniałyśmy, jest ona bardziej estrogenozależna i wtedy występują jego wyższe stężenia. Z kolei progesteron zazwyczaj bada się, by sprawdzić, czy występowała owulacja, więc zaleca się go oznaczać między 21, a 23 dniem cyklu (przy 28 dniowych cyklach), a najlepiej 7 dni po owulacji. Dla przykładu, jeżeli spodziewana owulacja przebiega 12 dnia, to dodajemy do tego 7 dni i wykonujemy badanie mniej więcej w 19-20 dniu cyklu miesiączkowego. Niskie stężenia estrogenu mogą wskazywać na przewagę androgenową. Natomiast wyniki progesteronu powyżej 5 jednostek mówią o tym, że najprawdopodobniej była owulacja (najlepiej, kiedy mamy wynik 10-15 jednostek). Jednak wyniki zawsze trzeba skorelować z objawami, takimi jak zmiana śluzu, czy wzrost temperatury ciała. Jeżeli wyniki progesteronu są poniżej 2 ng/ml w połowie fazy lutealnej, to z dużą dozą prawdopodobieństwa cykl był bezowulacyjny. Trzeba mieć jednak na uwadze, że czasami zdarza się błąd w kontekście wyliczenia dnia, w którym robimy wyniki w stosunku do długości cyklu miesiączkowego. Plamienia pomiędzy cyklami, obfite krwawienie w trakcie miesiączki, duże osłabienie oraz spadki nastroju w drugiej fazie cyklu idące w parze z wynikami progesteronu poniżej 2-5 ng/ml mogą świadczyć o zaburzeniach owulacji. W przypadku interpretacji wyników progesteronu i estradiolu ważny jest ich wzajemny stosunek do siebie. Powinien on wynosić mniej więcej 10:1, czyli np. 200 jednostek estradiolu i 20 jednostek progesteronu, nawet jeżeli są one podane w różnych jednostkach. Natomiast jeżeli w Twoich wynikach ich stosunek wynosi 7:1, 11:1 lub 8:2, a dobrze się czujesz i nie masz żadnych niepokojących symptomów lub problemów z zajściem w ciążę, to prawdopodobnie wszystko jest w porządku. Pamiętaj, że to sztywne ramy, w które nie każdy organizm musi się wpisywać.
PROLAKTYNA
Prolaktynę szczególnie warto jest zbadać w przypadku problemów z mlekotokiem z piersi, suchością pochwy, bólu podczas stosunku seksualnego, problemów z kortyzolem lub nadnerczami, bądź z zatrzymywaniem się wody w organizmie. Jednak warto ją oznaczyć również w sytuacji, gdy starasz się o ciążę i nie możesz w nią zajść oraz gdy zmagasz się z niedoczynnością tarczycy, bądź chorobą Hashimoto. W zależności od źródła, prolaktynę zaleca się oznaczać między 2, a 5 dniem cyklu lub w jego drugiej fazie z progesteronem, zwłaszcza gdy chcemy sprawdzić jak wygląda jej stężenie po owulacji. Przy badaniu prolaktyny szczególnie ważna jest odpowiednia higiena badań, która obejmuje wstrzemięźliwość seksualną (na 2-3 dni przed badaniem należy unikać wszelkich kontaktów seksualnych oraz dotykania stref intymnych, nawet podczas mycia się), a także unikanie stresu oraz wzmożonej aktywności fizycznej, ponieważ czynniki te mogą wpływać na wzrost jej stężenia. Ponadto zaleca się ją badać na 2-3 godziny po przebudzeniu. Wysokie stężenia prolaktyny mogą wskazywać na hiperprolaktynemię, która wywiera wpływ na zahamowanie całego cyklu miesiączkowego oraz owulacji, a więc ma również wpływ na zmniejszenie wydzielania LH i FSH. Prolaktynę warto badać po obciążeniu, ponieważ dość często mamy do czynienia z tak zwaną hiperprolaktynemią czynnościową, którą nie zawsze da się zdiagnozować po samym oznaczeniu prolaktyny na czczo. Prolaktynę szczególnie warto zbadać u kobiet z niskim LH i FSH, u których występują zaburzenia cyklu miesiączkowego.
ANDROSTENDION, TESTOSTERON, DIHYDROTESTOSTERON (DHT), DHEA, DHEAS
Hormony te zalicza się do grupy androgenów. Zazwyczaj bada się je przy podejrzeniu zespołu policystycznych jajników (PCOS), insulinooporności, problemów z trądzikiem, wypadaniem włosów oraz przy nieregularnych cyklach miesiączkowych. Przy tych problemach bardzo często obserwuje się przewagę androgenów, czyli podwyższone stężenia danych hormonów. Przy androgenizacji bardzo ważna jest równowaga TSH, czyli dobra praca naszej tarczycy, ale również zadbanie o właściwą gospodarkę cukrową oraz redukcję stresu i napięć. To trzy filary, które mają ogromny wpływ na redukcję androgenów. Hormony androgenowe zaleca się oznaczać między 2, a 5 dniem cyklu, choć czasami warto je oznaczyć również w drugiej fazie. Testosteron spełnia bardzo ważne zadanie u kobiet, ponieważ między innymi zwiększa libido oraz dodaje nam „powera” do działania. Im młodsza kobieta, tym powinna mieć wyższe stężenia testosteronu, które powinny oscylować bliżej górnej granicy normy. Niskie stężenia testosteronu u kobiety mogą objawiać się obniżonym nastrojem i depresją. Z kolei DHT to aktywna forma testosteronu. Jego podwyższone stężenie u kobiet może powodować zaburzenia, takie jak nadmierne wypadanie włosów, czy hirsutyzm. Z DHT jest o tyle duży problem, że na ten moment możliwości diagnostyczne do których mamy dostęp nie są w pełni wystarczające, co sprawia, że jego wyniki w zależności od laboratorium często wychodzą fałszywie za wysokie lub zbyt niskie, jednak i tak zalecamy go oznaczyć, by mieć na niego pewien podgląd.
GLOBULINA WIĄŻĄCA HORMONY PŁCIOWE (SHGB)
SHGB szczególnie warto jest zbadać w przypadku podejrzenia PCOS lub insulinooporności. Wykazuje ona działanie ochronne, ponieważ jeżeli w naszym organizmie jakieś hormony zaczynają wymykać się spod kontroli, na przykład u kobiety zaczynają przeważać hormony androgenowe, to wtedy SHGB powinno nam je „związać” i spowodować, że przestaną być aktywne, zapobiegając w ten sposób wystąpieniu bałaganu w układzie hormonalnym. Z kolei podwyższone stężenie insuliny, czy kortyzolu w surowicy krwi wpływa na obniżenie SHGB. Wtedy nie dość, że sama podwyższona insulina i kortyzol stymulują androgenizację, to jeszcze obniżając stężenie SHGB sytuacja staje się jeszcze bardziej skomplikowana. Do tego często niedoczynność tarczycy, a więc podwyższone TSH może stymulować problemy z SHGB zmniejszając jej efektywność, dlatego warto jest ją oznaczyć, by ocenić jej stężenie. SHGB nie wymaga specjalnego przygotowania, więc można ją oznaczyć w dowolnym dniu cyklu, jednak warto pójść na badanie zwłaszcza w jego pierwszej fazie, w której zaleca się badanie większości hormonów płciowych.
HORMON LUTEINIZUJĄCY (LH) I HORMON FOLIKULOTROPOWY (FSH)
W przypadku LH i FSH, wytyczne mówią, by badać je pomiędzy 2, a 5 dniem cyklu miesiączkowego. Normy na LH i FSH mieszczą się zazwyczaj między 2-10 jednostek, a za idealne stężenia uznaje się 5-7. W pierwszej fazie cyklu, mniej więcej do 12 dnia one powinny być w stężeniu 1:1. Dlaczego to takie ważne? Ponieważ wskazuje to, że przysadka działa prawidłowo i wydziela pulsacyjnie te hormony. Natomiast w sytuacji, gdy LH jest wyższe, na przykład w wynikach wychodzi FSH 5 jednostek, a LH 10 jednostek, to może wskazywać to na brak ich pulsacyjnego wydzielania. W rezultacie stały poziom LH będzie powodować problemy z owulacją, a więc i z progesteronem oraz finalnie z całym cyklem miesiączkowym. Bardzo często jest to widoczne w zespole PCOS oraz przy problemach z androgenizacją. Z kolei w przypadku FSH zbadanego w pierwszej fazie cyklu, którego stężenie wychodzi nienaturalnie wysokie, na przykład powyżej 10 jednostek, powinno nam zasygnalizować, że może istnieć problem z uszczuploną rezerwą jajnikową – wtedy warto dobadać AMH. Gdy u kobiety poniżej 40 roku życia stężenie FSH wynosi powyżej 25 IU/l, to wynik ten może wskazywać na przedwczesną niewydolność jajników. W takiej sytuacji warto udać się do ginekologa na USG transwaginalne. W momencie, gdy zarówno LH, jak i FSH są zdecydowanie podwyższone, powyżej 18 czy 21 jednostek, to zazwyczaj wiąże się to z wygaszaniem cyklu menstruacyjnego, czyli menopauzą. Natomiast, gdy ma to miejsce u młodej kobiety, to może być to związane z przedwczesną menopauzą lub innymi stanami patologicznymi, więc zawsze wymaga to dalszej diagnostyki. Odwrotna sytuacja, czyli obniżone stężenia LH i FSH mogą z kolei sugerować problemy z przysadką mózgową, jak na przykład guzy, czy inne zaburzenia, więc jest to wskazanie do dalszej diagnostyki. W takiej sytuacji lekarz może zlecić wykonanie rezonansu magnetycznego przysadki lub oznaczenie dobowego cyklu hormonów, jednak takie badanie zazwyczaj robi się w szpitalu na oddziale, gdzie można obserwować pacjenta przez całą dobę. Niskie stężenia FSH i LH mogą być również związane ze stanami niedożywienia. U kobiet z bardzo niskim procentem tkanki tłuszczowej, szczególnie w przypadku bulimii lub anoreksji, czynność przysadki mózgowej jest wygaszana w kierunku płodności i wytwarzania hormonów płciowych, by nie dopuścić do zajścia w ciążę ze względu na występujące u danej kobiety niedobory energii.
HORMON ANTYMÜLLEROWSKI (AMH)
AMH oznacza się w celu oceny rezerwy jajnikowej. Jego podwyższone stężenia obserwuje się u kobiet mających problem z androgenizacją lub zespołem policystycznych jajników. Z kolei AMH poniżej normy lub w jej dolnej granicy oznacza, że rezerwa jajnikowa nadmiernie się uszczupla. Dlatego warto je oznaczyć przede wszystkim przy problemach z zajściem w ciążę, by móc ocenić pracę jajników. AMH można wykonać niezależnie od fazy cyklu miesiączkowego.
Pamiętaj, że wyniki badań zawsze powinien analizować przede wszystkim lekarz, a zawarte tu treści pełnią jedynie funkcję informacyjną i nie mogą zastąpić indywidualnej porady lekarskiej, czy dietetycznej.
Zaburzenia owulacji oraz problem z zajściem w ciążę – co szczególnie warto zbadać?
Za cykle bezowulacyjne może odpowiadać między innymi zespół policystycznych jajników (PCOS), niedoczynność tarczycy, guzy i choroby przysadki, hiperprolaktynemia oraz wysokie stężenia androgenów w surowicy krwi. Mogą za nie odpowiadać również problemy z jajnikami, jak na przykład torbiele, włókniaki, czy guzy, które wpływają na zaburzenie ich pracy. Przyczyną braku owulacji może być także przedwczesne wygasanie czynności jajników (POS), co dziś zdarza się spotykać wśród coraz młodszych kobiet. W przypadku zaburzeń owulacji, ważne jest to, by zbadać przynajmniej podstawowe hormony płciowe, ale pamiętajmy, że wyniki z krwi, to jedno, ale ważne są też symptomy oraz objawy. Dlatego oprócz wyników warto obserwować swój śluz, temperaturę ciała oraz ewentualnie wykonać test owulacyjny. Dopiero wtedy uzyskamy pełen obraz na temat cyklu miesiączkowego. Jeżeli chodzi o diagnostykę zaburzeń owulacji, to dobrze jest zbadać LH, FSH, AMH, progesteron, estradiol, prolaktynę, hormony androgenowe, przynajmniej TSH, a najlepiej cały panel badań tarczycowych oraz glukozę i insulinę na czczo, by ocenić czy nie mamy do czynienia z insulinoopornością lub hipoglikemią reaktywną, które mogą wpływać na zaburzenia hormonalne. Ogólne wytyczne wskazują, by u kobiet mających problem z zajściem w ciążę przynajmniej w podstawowym zakresie zbadać TSH, antyTPO, FSH, estradiol oraz prolaktynę i w zależności od uzyskanych wyników wykonać dalszą diagnostykę lub wdrożyć odpowiednie leczenie. Natomiast jeżeli mamy możliwość wykonania od razu pełnej diagnostyki, to według nas jest to najlepsze rozwiązanie, ponieważ wtedy mamy większe pole do działania. W przypadku problemów z zajściem w ciąże ważne jest to, by przede wszystkim zacząć od określenia indywidualności swojego przypadku. Niepłodność nie zawsze musi leżeć po stronie kobiety. Dlatego odpowiednią diagnostykę warto wykonać nie tylko u siebie, ale również u swojego partnera. U mężczyzny warto uwzględnić badanie jego nasienia, podstawowe badania hormonów, w tym testosteron wolny i całkowity oraz inne badania z krwi, takie jak TSH, czy stężenia glukozy oraz insuliny w surowicy krwi.
Jak przygotować się do badań?
Samo oznaczenie hormonów płciowych w odpowiednich fazach cyklu nie wystarczy, by uzyskać miarodajne wyniki, gdy nie zadbasz wcześniej o prawidłową higienę badań. Zatem jak się do nich odpowiednio przygotować? Zazwyczaj badania zaleca się wykonywać rano, najlepiej w godzinach 7-9 oraz będąc na czczo. Dwanaście godzin przed pobraniem krwi należy zjeść lekki posiłek, jak na przykład zupa krem lub lekka sałatka. Wyniki warto wykonywać zawsze w tym samym laboratorium, ponieważ każde z nich ma trochę odmienne zakresy referencyjne lub inne jednostki, więc wtedy łatwiej jest je interpretować oraz porównać ze sobą. Przed badaniami nie należy wykonywać większej aktywności fizycznej. W tygodniu poprzedzającym badania powinniśmy zachować normalną aktywność fizyczną. Jednak dla każdego z nas znaczy to zupełnie co innego – jeśli od roku trenujesz 5 razy w tygodniu, to nie ma powodu, by rezygnować z ćwiczeń. Nie należy tylko zwiększać ich intensywności. Dodatkowo zaleca się odstawienie suplementów diety oraz ziół na kilka dni przed zrobieniem wyników, chyba że chcesz ocenić ich wpływ na stężenie danego hormonu lub innego parametru. Dzięki zastosowaniu się do tych kilku prostych wskazówek zwiększysz szansę na to, że nie zajdzie konieczność powtarzania wyników.
Podsumowując, oficjalne wytyczne nie zalecają oznaczania stężeń wszystkich hormonów płciowych, natomiast kiedy chcemy zebrać wszystko w całość, połączyć to z występującymi objawami oraz z tym jak wygląda dany cykl miesiączkowy, to warto jest w pełni wykorzystać diagnostykę do której mamy dostęp. Równie ważna jest dobra współpraca pacjenta z lekarzem ginekologiem lub endokrynologiem oraz dietetykiem, co zazwyczaj przynosi wspaniałe rezultaty. Pamiętaj, że zaburzenia miesiączkowania to nie wyrok i jeżeli ich występowanie nie ma przebiegu o podłożu przysadkowym lub podwzgórzowym, to zazwyczaj bardzo często udaje się przywrócić równowagę hormonów i tym samym wyrównać cykl miesiączkowy. Dlatego naszym celem jest to, by naświetlić Ci jak ważne jest zebranie wszystkiego w całość i byś wiedziała, które aspekty diagnostyki są często pomijane, a są bardzo istotne dla równowagi hormonalnej.
Zainteresował Cię artykuł?
Poszerz swoją wiedzę o wybrane produkty z naszego sklepu – solidna dawka praktycznej wiedzy!
Wideokurs: Leczenie PCOS musisz to wiedzieć – od przyczyn do dietoterapii
349,00 zł brutto